Diyabetik Ayak – Prof. Dr. Nilgün BEK
| Yayınlandı

Diyabetis mellitus, halk arasında bilinen adıyla şeker hastalığı, pankreasın vücudun gereksinimine uygun miktarda insülini üretememesi ya da üretilen insülinin vücut tarafından metabolize edilememesi nedeniyle, kanın glikoz (şeker) seviyesinin yükselmesi sonucunda ortaya çıkan semptom ve hastalıkların tümünde kullanılan şemsiye bir terimdir. Henüz nedenleri tam olarak ortaya konamamış olan diyabetin sıklıkla karşımıza çıkan üç tipi bulunmaktadır. Tip I diyabet, popülasyonda daha az görülen ve vücudun kendisinin insülin üre-timinin az olduğu tiptir. Tip II diyabet ve gestasyonel diyabet olarak adlandırılan diğer iki tipte ise, bireylerin metabolizmasında insülinin olası etkilerine karşı bir direnç gelişmektedir. Her iki durumda da kandaki glikoz seviyesinin yükselmesine bağlı olarak hiperglisemi denilen tablo ortaya çıkmaktadır.
Tip 1 ve Tip 2 diyabetin bazı belirtileri ortak görülebilmektedir. Ancak popülasyonlarda daha sık olarak görülmekte olan Tip 2 diyabetin belirtileri her zaman çok belirgin olarak ortaya çıkmadığı ve bireylerin iyilik halini çok olumsuz etkilemediği için geç farkedilebilmektedir. Ancak aileden şeker hastalığı öyküsü, hareketsiz yaşam stili, stres, obezite ve ileri yaş grupları hastalık için hazırlayıcı faktörler arasında sayılmaktadır. Bu hastalarda hastalığın sık belirtilerinden kabul edilen susama, sık idrar gereksinimi hissetme ve yorgunluk gibi semptomların yanı sıra, kaslar, kaslara giden mo-tor ve duyusal sinirlerin etkilenmesine bağlı olarak bazı kas iskelet problemlerin görülme olasılığı da oldukça fazladır. Diyabetik nöropati nedeniyle kaslara giden motor sinirlerin hasra görmesine bağlı olarak eklem deformasyonları ve hareket bozuklukları görülmesi, özellikler yaşam boyu streslere maruz kalan ve vücut ağırlığımız taşıyan ayaklarımızda yaşam kalitesini ve sosyal katılımı azaltabilen sorunlara yol açmaktadır. Koruyucu duyunun kaybına neden olan nöropatiler, yara oluşmasına neden olan ve yaranın iyileşmesini engelleyen damarsal bozukluklar ve enfeksiyonlar so-nucu bazen amputasyonlarla sonuçlanabilen ayak deformasyon ve ülserasyonlarına yol açabilmektedir.
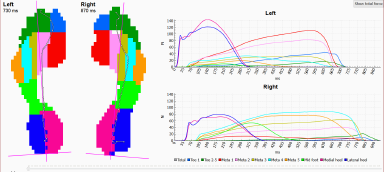
Ayak ülserleri yaklaşık her 10 diyabetliden birinde görülmekte, kontrol altına alınan ülserlerin yarısı yeniden oluşmaktadır. Bu kötü ve ilerleyici tabloya karşın hasta eğitimi, uygun bir değerlendirme sonucu verilmiş bir ayakkabı ve tabanlık, sürekli kontroller diyabetik ülserlerin gelişimini önleyebilmektedir. Bu nedenle diyabet hastalarının olası ayak sorunları konusunda önceden bilgi sahibi olmaları, ayaklarının tümünü sıklıkla kontrol etmeleri, sorunlar başladığında erken müdahale yöntemlerine başvurmaları önem taşımaktadır. Çoğu sağlık probleminin yönetiminde olduğu gibi, diyabetik ayak sorunlarında da olası sorunların önlen-mesi ve erken müdahale hasta konforunun yanı sıra maliyet etkinliği açısından daha çok tercih edilmelidir. Olası beklenen sorunların erken saptanması amacıyla son yıllarda ilgili bilimsel kaynaklarda en sık kullanılan yöntemlerin başında, plantar (taban) basınç dağılımı analizi yöntemleri gelmektedir. Bu yöntem ile, bireylerin sabit ayakta durma ve yürümeleri sırasında ayak tabanlarına binen yükler ve basınçlar, birim alana dü-şen yüzdeleri ve zamana bağlı değişkenleri açısından incelenebilmekte ve topografik haritalama ile ortaya konabilmektedir. Bu şekilde yara oluşma riski hesap-lanabilmekte ve ilerleyici, kötü seyirli ülserasyonlar oluşmadan önlem alınabilmektedir. Risklerin belirlen-mesi ve erken dönemde önlem alınabilmesine yönelik çalışmaların gelişmesi, son yıllarda, uygun maliyetli ve etkili bir çözüm/ tedavi olarak fizyoterapi uygulamala-rının yaygınlaşmasını da beraberinde getirmiştir.
Diyabetik ayak konusunda hastaların dikkat etmesi gereken noktalar şu şekilde sıralanabilir;
• Bireyler ayakkabılarını giymeden önce içini kontrol etmelidirler,
• Farklı günlerde farklı ayakkabılar kullanılarak, aynı ayakkabının hep aynı noktalara basınç uygulamasından kaçınılmalıdır,
• Ayaklar günlük olarak ılık su ve sabunla yıkanmalı, dikkatle kurutulmalıdır,
• Allerjen sabun, krem vb. ürünler kullanılmamalıdır,
• Olabildiğince çıplak ayakla yürünmemelidir,
• Gün sonunda yakların her noktası büyüteçli ayna ile kontrol edilmelidir,
• Nasır, topuk sertleşmesi vb. noktalar törpülenmemeli, kesilmemelidir,
• Tırnak bazımı düzenli yapılmalı, tırnaklar kare kesilmelidir,
Diyabetli hastalarda seçilen ayakkabının nitelikleri de çok önemlidir. Ayakkabı, ayağı korumak, aşırı basınç alan alanları rahatlatmak, yer reaksiyon kuvvetini emmek, deformitelere uyum sağlamak, durdurmak veya yavaşlatmak, kullanılan tabanlık vb. desteklere uyumlu olmak gibi özellikleri taşımalıdır. Bu nedenle, diyabetik ayak için kullanılacak ayakkabı tabanı ola-bildiğince kalın ve yumuşak olmalıdır. Parmak kutusu geniş olmalıdır. Ayağın nefes almasını engelleyecek yapay malzemeler yerine deri seçilmelidir. Ayakkabı uyumu da oldukça önemlidir. Bu durum, özellikle ayakkabı içine ayrıca bir tabanlık eklenecekse önem kazanır. Böyle bir durumda kişiye özel ayakkabı yaptırılması düşünülebilir. Ayakkabıda parmakların bitiminden itibaren önünde 1 cm boşluk bulunmalıdır. Ayakkabının tabanı tüm ayağı destekleyebilecek şekilde geniş olmalı, ayakkabının en geniş yeri ile ayağın en geniş yeri (tarak kısmı) uyumlu olmalıdır. Çekiç parmak, pençe parmak gibi deformiteler ya da gelişme riski varsa parmak kutusu esneme özelliği yüksek kumaş olan özel diyabet ayakkabıları kullanılmalıdır.
Herhangi bir deformite yoksa ayağı destekleyecek yumuşak ve basınç dağılımını normalize edebilecek bir tabanlık kullanımı uygundur. Nöropati ve/veya dolaşım sorunları varsa tam temaslı bir tabanlık ile ayak yükü eşit olarak dağıtılmasını ve aşırı basınç nedeniyle oluşabilecek sorunları önler. Bu hastaların sorunlarına özel tasarlanmış yardımcı destekler (ortezler) yardımıyla, risk belirlenmiş alanlardan yükü almak temel koruma yöntemidir.
Bu en iyi tam temaslı tabanlık ile başarılabilir. Tam temaslı tabanlık, şekillenebilir köpüğe basılarak veya doğrudan ölçü alınarak üretilebilir. Özellikle belli alanlara yük bindirilmemek isteniyorsa aşırı yük gelen bölgelerin altı boşaltılabilir. Ülser ve deformite gelişen bir diyabetik ayakta cerrahi öncesinde veya sonrasında, yara iyileşmesini hızlandırmak ve korumak için yük kısmi olarak ayak tabanından geçirilmek istenmeyebilir. Bu durumda ilgili uzman sağlık profesyoneli önderliğinde, vücudun daha üst segmentlerinden ağırlığı alıp yere aktarabilen farklı tasımlarda ortezlerin kullanımı önerilmesi daha uygundur. Literatüre bakıldığında, özellikle deformasyon ve yaralanmaların akut evresinde, CROW (Charcot Restraint Ort-hotic Walker) ortezinin kullanımı önerilmektedir. Bu ortez, tam temas tekniği ile üretilmiş bir tabanlığa ek olarak, yine ayağa özel üretilmiş önden kapaklı, tam kapalı bir plastik ayak ve ayak bileği desteğidir. İçi oldukça yumuşak bir malzeme ile kaplanmıştır. Altı ise ayakkabısız yürümeye izin vermek için “yuvarlak/beşik altı” şeklinde üretilir, yükü ayağa tamamen dağıtarak inflamasyonun alevlenme dönemi bitinceye kadar güvenli ambulasyona izin verecek şekilde tasarlanmıştır. Diyabetik hasta için kullanılması önerilen ayakkabılar, tabanlıklar ve diğer ortezlerin tümünün, hastanın tedavisi kapsamında verilen egzersizlere ve günlük yaşam aktivitelerine uyum gösterebilecek özellikte olması, fonksiyonu desteklemesi ve yeni yara oluşumunu önlemesi çok önemlidir.
Diyabetik ayak hastalarının kan şeker seviyelerinin ve medikal takiplerinin endokrinolog tarafından düzenli olarak takip edilmesi, kas kuvvet kayıpları, oluşabilecek deformasyonlar ve gelişebilecek duyusal kayıplar konusunda olası risklerin önceden hesaplanarak önlem alınması, hastaların inaktivite ve obezite gibi risk faktörleri azaltması, düzenli ayak kontrolü ve koruma ilklerinin dikkatle uygulanması diyabetik ayak yöneti-minde hem etkin, hem yüz güldürücü hem de daha az maliyetli olması açısından dikkatle göz önünde bulun-durulmalıdır.


